“È raro incontrare due bambini uguali” esordisce così la dott.ssa Matilde Maria Marulli, logopedista specializzata nell’intervento riabilitativo del bambino sordo, referente al CRC del Polo Sordità.
Quando si parla di ipoacusia o sordità, infatti, la perdita uditiva e la conseguente compromissione del linguaggio sono solo una parte degli aspetti che caratterizzano un bambino e che indirizzano l’orientamento riabilitativo.
Nell’elaborare un piano di trattamento, infatti, l’equipe multidisciplinare non può prescindere dal considerare la storia clinica del bambino, la sua storia familiare e il contesto sociale di cui fa parte (comunità segnante/udente).
Epidemiologia, definizione e classificazione del disturbo
Secondo i dati più recenti pubblicati dall’OMS nel 2018, oltre il 5% della popolazione mondiale, circa 466 milioni di persone, ha una riduzione dell’udito.
Secondo il report 2018 del Censis in Italia sono 7 milioni le persone con problemi di udito, che corrispondono all’12,1% della popolazione.
Con il termine ipoacusia si definisce il deficit uditivo che può interessare uno o entrambi gli organi deputati alla ricezione (mono/bilaterale) e può essere classificata sulla base di diversi criteri:
- La sede della lesione
- L’epoca di insorgenza
- L’eziologia
- La gravità del danno percettivo
In base alla sede della lesione, l’ipoacusia può essere centrale o periferica.
Nel primo caso, la soglia uditiva è pressoché nella norma, mentre risultano alterati i meccanismi di elaborazione nervosa ed encefalica del suono.
Nel secondo caso, invece, il danno è localizzato a livello dell’orecchio e, a seconda delle strutture coinvolte, si distingue in: ipoacusia trasmissiva, ipoacusia percettiva o neurosensoriale e ipoacusia di tipo misto.
L’ipoacusia può essere definita poi in base all’epoca di insorgenza (sordità congenite o postnatali), all’eziologia (sordità genetiche o acquisite) e al grado di compromissione degli organi di cui si compone l’apparato di percezione.
Esistono diverse scale di valutazione del grado di sordità in relazione all’entità della perdita uditiva.
Il CRC, in linea con le linee guida BIAP (Bureau International di Audiophonologie), fa riferimento ai seguenti parametri:
- sordità lieve (con una perdita che va dai 20 ai 40 decibel)
- sordità media (con una perdita che va dai 41 ai 70 decibel)
- sordità grave (con una perdita che va dai 71 ai 90 decibel)
- sordità profonda (con una perdita che è uguale o maggiore di 91 decibel).
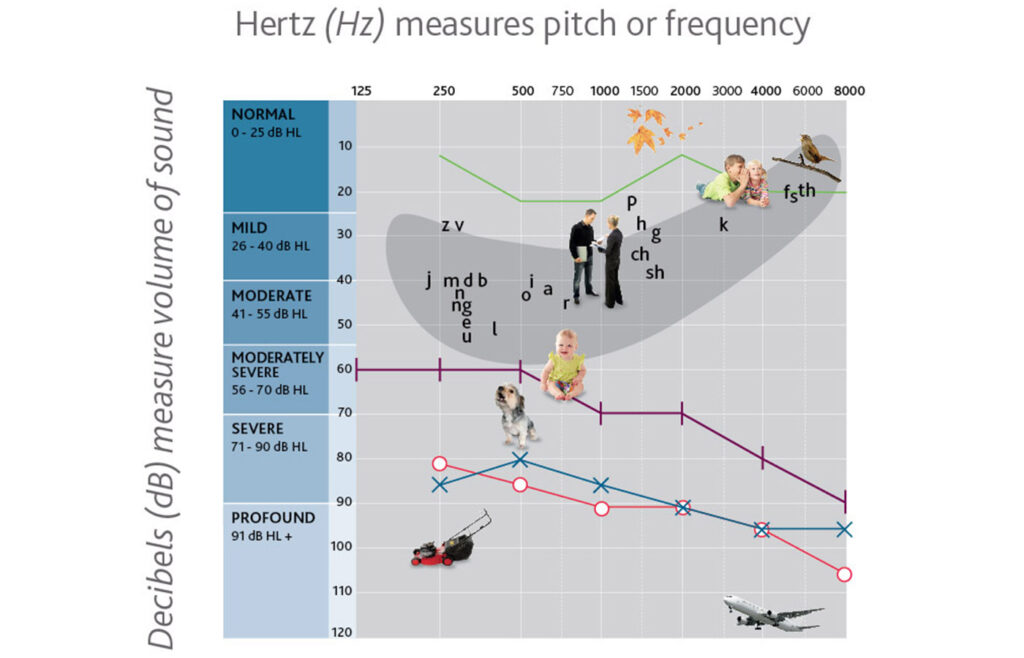
In relazione al grado di perdita uditiva si possono osservare poi compromissioni di entità differente sul sistema linguistico.
In caso di perdita uditiva lieve, la compromissione del linguaggio sarà irrilevante.
Una perdita moderata o grave, avrà come conseguenza un disturbo di linguaggio di severità proporzionale al grado di perdita uditiva.
Il linguaggio risulterà, invece, assente in caso di sordità profonda.
La proposta del CRC per l’intervento riabilitativo del bambino sordo
L’ intervento terapeutico proposto al CRC sposa il concetto di “presa in carico globale” inteso come il processo integrato e continuativo che garantisce il governo coordinato degli interventi. Questo per favorire la riduzione del disturbo, l’inserimento scolastico, sociale e lavorativo dell’individuo, orientato al più completo sviluppo delle sue potenzialità (Prima Conferenza Nazionale delle Politiche dell’Handicap, 1999).
Pertanto, la presa in carico del paziente con ipoacusia neurosensoriale deve essere precoce e deve prevedere:
- Un approccio multidisciplinare
- La collaborazione con le persone e gli istituti che si occupano della salute e dell’educazione del soggetto con ipoacusia (famiglia, insegnanti, scuole, clinici specialisti e pediatri). Ciò ha il fine ultimo di promuovere la formazione di una rete che lavori in modo integrato.
Il trattamento si deve caratterizzare per:
- specificità: il training deve aver come scopo il miglioramento delle specifiche componenti che risultano deficitarie;
- sistematicità: il training deve prevedere interventi continuativi e ripetuti. Per verificare gli esiti dell’intervento è consigliabile controllare i risultati dopo circa tre-quattro mesi;
- efficacia: il trattamento efficace consente di migliorare l’evoluzione del processo più della sua evoluzione naturale attesa. Il trattamento va regolato quindi sulla base dell’effettiva efficacia dimostrabile e va interrotto quando il suo effetto non sposta la prognosi naturale del disturbo.
I metodi di riabilitazione
Nella selezione del metodo di riabilitazione, va tenuto conto di quanto la deprivazione sonora abbia influenzato e influenzi lo sviluppo globale del paziente. Ma anche dell’ambiente sociale in cui il bambino vive (ambiente di udenti/sordi o integrato, famiglia di lingua straniera etc.).
Tre, secondo quest’ottica, sono gli approcci maggiormente utilizzati:
- Oralismo
- Metodo bimodale
- Bilinguismo
Tutti i metodi oralisti condividono l’esclusione, nell’educazione al linguaggio parlato e scritto, di qualsiasi uso dei segni.
Essi puntano da una parte sull’allenamento acustico, per aiutare il sordo a utilizzare al massimo i suoi residui uditivi, dall’altra sul potenziamento della lettura labiale su cui si basa la comunicazione.
Nel metodo misto o bimodale si utilizza l’italiano segnato (IS): la parola vocale è accompagnata dal segno corrispondente, pur lasciando inalterata la struttura della lingua verbale.
‘Bimodale’ significa doppia modalità e infatti nella metodologia bimodale vengono utilizzate la modalità acustico-verbale, poiché si parla, e la modalità visivo-gestuale, perché si segna.
È utilizzata pertò un’unica lingua: l’italiano.
In pratica, quando si parla con il bambino sordo, si dà un supporto gestuale a tutto quello che viene detto. I segni divengono così un supporto che il bambino usa quando non è ancora abbastanza padrone del linguaggio verbale, per poter rispettare le stesse tappe evolutive del bambino udente.
Il bilinguismo prevede, infine, la concomitanza di lingua orale e lingua dei segni italiana (LIS). Al logopedista, sarà necessario affiancare un assistente alla comunicazione che usi con il bambino la LIS.
Una volta selezionato il metodo, viene condiviso con tutta l’equipe, che lo applicherà in funzione degli obiettivi prefissati per le singole aree di intervento.
Un approccio multidisciplinare all’intervento riabilitativo del bambino sordo
L’approccio multidisciplinare è quello che porta maggiori benefici. Ecco perché il bambino viene seguito, nel suo percorso, dal logopedista, dal terapista della neuro e psicomotricità dell’età evolutiva e – ove ritenuto necessario dal neuropsichiatra infantile – dallo psicologo.
L’intervento sul bambino sordo è spesso supportato dall’introduzione di un percorso che coinvolga, a vari livelli, il nucleo familiare e, principalmente, i genitori (o il caregiver).
Nello specifico, possono essere previsti tre differenti tipologie di intervento:
COUNSELING GENITORIALE
Accompagnamento della coppia genitoriale alla comprensione della diagnosi e all’utilizzo di uno stile educativo adeguato alle esigenze del bambino.
PARENT TRAINING
Intervento psicoeducativo mirato a sostenere i genitori nella gestione degli aspetti comportamentali del bambino.
TERAPIA MEDIATA DAL GENITORE
Intervento che permette ai genitori di interagire in maniera efficace con il bambino, favorendone lo sviluppo delle competenze comunicative e sociali e incidendo di conseguenza sul senso di autoefficacia del genitore.
La teleriabilitazione nell’intervento riabilitativo del bambino sordo
Con l’avvento della pandemia, il CRC si è impegnato a convertire la maggior parte degli interventi in presenza in modalità a distanza. Ancora oggi, che la situazione è quasi del tutto rientrata, la teleriabilitazione continua ad essere uno strumento valido e utilizzato.
Le modalità secondo cui il Centro, in linea con le indicazioni della comunità nazionale e internazionale, opera a distanza sono le seguenti e vengono individuate sulla base dell’età, delle competenze raggiunte e dal livello di compromissione del bambino.
Tipi di teleriabilitazione
Sincrona
Presuppone l’interazione tra operatore e utente nello stesso tempo attraverso delle piattaforme online. Il feedback è immediato.
Tale modalità è preferibile negli interventi che hanno come obiettivo la riabilitazione cognitiva o il potenziamento cognitivo di funzioni specifiche (memoria, attenzione e funzioni esecutive.
Utile anche nella psicoeducazione genitoriale, ossia in quelle occasioni in cui il terapeuta emette risposte verbali e comportamentali in situazioni “ecologiche” per il bambino, ponendosi come modello per i genitori.
Questi potranno, successivamente, discutere nel counseling l’applicazione di tali risposte ed operare un cambiamento funzionale nelle modalità educative, integrando tali risposte e favorendo la generalizzazione delle competenze.
Asincrona
Presuppone che l’interazione fra operatore e utente avvenga in un momento temporale differente.
Il terapeuta invia il materiale di terapia (strumenti per la ricerca visiva, problem solving, materiale da usare per l’attenzione uditiva in collaborazione con il terapeuta) o le richieste di attività da svolgere.
Il feedback è posticipato al momento di restituzione del lavoro da parte della famiglia.
Mista
Intervento in modalità sincrona a cui segue un programma di attività di rinforzo e homework discussi successivamente in incontri prestabiliti.